Одно из опасных состояний в период новорожденности — гемолитическая болезнь. Её возникновение связано с несовместимостью матери и ребёнка по резус-фактору или группе крови. Иногда другие антигены материнского и младенческого организмов могут стать причиной этого состояния. Плодовые эритроциты, отвечающие за доставку кислорода в ткани, разрушаются антителами матери, которые проникают через плацентарный барьер. Симптомы могут включать выраженную желтуху, отечность, анемию и гипоксию. Тяжесть поражения зависит от формы болезни, но это состояние представляет серьёзный риск для здоровья и даже жизни младенца.
Понятие гемолитической болезни
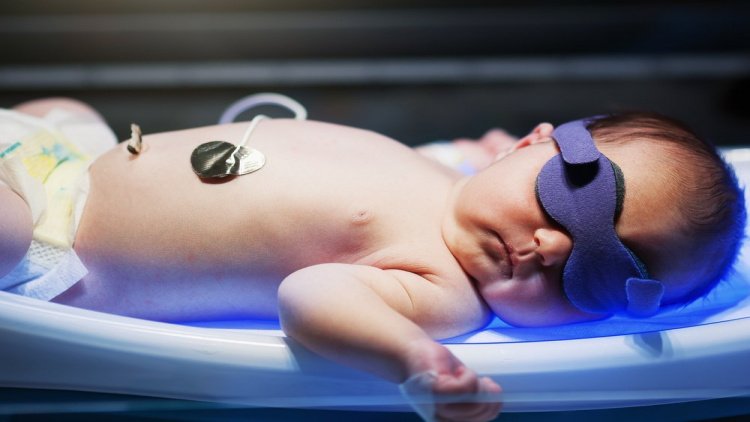
Половина генетического материала в развивающемся плоде принадлежит отцу, что может привести к отторжению иммунной системой матери. Это возможно в случае несовместимости по группе крови или резус-фактору. Иногда другие антигены могут также вызвать реакцию иммунной системы. В случае проникновения крови плода в организм матери при определенных патологиях беременности происходит сенсибилизация, когда материнская иммунная система начинает вырабатывать антитела против эритроцитов плода, что может привести к гемолитической болезни. Проникновение антител из организма матери к плоду в случае нарушения плацентарного барьера или во время родов может вызвать разрушение красных клеток и тяжелые симптомы болезни. Чем дольше продолжается атака антител и чем сильнее их концентрация, тем выше риск для ребенка. Поэтому во время беременности стоит тщательно контролировать состояние женщины и плода, особенно если у родителей разные резус-факторы. При угрозе возможны специальные меры, включая применение антирезусных глобулинов.
Причины гемолиза: несовместима группа крови либо резус
Среди ключевых предпосылок, вызывающих гемолитическую болезнь у новорожденных, врачи выделяют иммунологическую несовместимость между матерью и плодом. Чаще всего это происходит, если у матери отсутствует резус-фактор (то есть у нее отрицательный резус-фактор), а у плода он наследуется от отца. Во время контакта иммунной системы с эритроцитами будущего младенца, содержащими этот белок, она начинает производить антитела против него. Конфликт может произойти во время следующей беременности, после предыдущих родов, абортов или выкидышей, когда в крови уже накапливается достаточное количество антител.
Второй фактор — несовместимость матери с будущим ребенком по группе крови, особенно если у матери первая группа крови без определенных белков на эритроцитах, а у плода — все остальные три (с наличием агглютиногенов типа A или B). Этот вид несовместимости не такой опасный, как резус-конфликт, но он может возникнуть уже при первой беременности. Антитела альфа или бета против агглютиногенов типа A или B постепенно проникают из организма матери в кровь ребенка. Также возможны редкие ситуации, когда происходит реакция на белки эритроцитов, не связанных ни с группой крови, ни с резус-фактором.
Признаки патологии у плода и у новорожденного

Когда женщина беременна, её организм может проявить симптомы, похожие на симптомы гестоза, либо же протекать без видимых признаков. Однако для плода эта патология намного опаснее, так как могут возникать различные поражения. Если контакт с антителами происходит на ранних стадиях, это может привести к внутриутробной гибели ребёнка во втором триместре беременности. Кроме того, у плода или новорожденного ребёнка есть три формы патологии, которые могут проявиться: анемическая, с отеками или желтушная, каждая из них характеризуется определёнными симптомами. При несовместимости крови из-за различных групп, ребёнок страдает менее тяжело, симптомы не столь выражены, прогноз более благоприятный.
Признаки анемии и отеков при беременности

При любой форме болезни основными признаками являются анемия и увеличение плода, сопровождающееся патологическими изменениями в печени и селезенке, которые сильно влияют на обмен веществ и определяют прогноз заболевания. Наиболее опасной формой является отечная, которая угрожает жизни. При этом печень, селезенка и другие органы, такие как сердце, почки и легкие, выраженно увеличиваются из-за задержки жидкости в тканях из-за белкового дефицита в крови. Вес ребенка при этом может превышать норму на половину и более. Уровень гемоглобина в крови резко снижается, что приводит к гипоксии и серьезному поражению нервной системы, и часто такие новорожденные погибают.
Слабая форма, характеризующаяся преимущественным превалированием анемии, имеет более легкое течение. Ей свойственны бледность кожи и увеличение размеров печени с селезенкой, недостаточная динамика по набору веса или его недвижимость из-за слабого аппетита и общего ослабления, выраженное отставание в психомоторном и физическом развитии. Серьезность анемии зависит от количества антител в крови матери: чем их больше, тем менее благоприятны прогнозы.
Форма болезни с желтухой
Часто встречается ситуация, когда проявляется заболевание, сопровождающееся желтухой, вызванной разрушением красных кровяных клеток и увеличением содержания билирубина в крови. При таком ходе событий ребенок рождается вовремя и с обычной кожей. Однако через несколько часов после рождения начинается желтуха, которая становится все ярче. В это же время происходит увеличение печени, селезенки, сердца или лимфоузлов, уровень токсичного билирубина резко повышается. Этот вредный уровень билирубина оказывает токсическое воздействие на мозг, сердце и почки ребенка, вызывая подавленность нервной системы и вялость. Мозг при такой желтухе начинает покрываться билирубином, становясь желтым, а это приводит к развитию энцефалопатии. При прогрессировании разрушения красных кровяных клеток состояние ребенка ухудшается, он часто рвотит, не набирает вес, рефлексы замедляются. Могут появиться рвота и судороги, а при критическом уровне билирубина возможно необратимое поражение мозга. Желтуха при гемолитической болезни, если не оказать своевременную помощь, может привести к коме и смерти младенца. Часто возникают неврологические расстройства с явным отставанием в развитии.
Лечение и профилактика гемолитической болезни
Осложнения гемолитической болезни у плода и новорожденного представляют серьезную проблему, требующую комплексного подхода к лечению и профилактике. Очень важно своевременно выявить и контролировать состояние плода и новорожденного, чтобы предотвратить серьезные последствия.
- Для лечения гемолитической болезни у плода и новорожденного широко применяются методы, направленные на уменьшение уровня билирубина в крови. Это может включать переливание крови, фототерапию и применение лекарственных препаратов.
- Профилактика осложнений гемолитической болезни у плода основана на регулярном мониторинге состояния матери и плода с помощью ультразвукового исследования и анализа крови. В некоторых случаях может быть необходимо проведение амниоцентеза для оценки уровня билирубина в плодной жидкости.
- Осложнения гемолитической болезни у плода и новорожденного могут включать анемию, желтуху, повреждение органов и задержку развития. Поэтому важно уделить особое внимание правильному лечению и регулярному наблюдению за состоянием плода и новорожденного.
Осложнения гемолитической болезни у плода и новорожденного
| 1 | Анемия | Недостаток красных кровяных клеток в организме плода или новорожденного, что может привести к ухудшению поставки кислорода к органам и тканям. |
| 2 | Иктерус | Желтуха, вызванная избыточным разрушением эритроцитов и неспособностью организма младенца быстро перерабатывать билирубин. |
| 3 | Гидропс | Отеки, обусловленные увеличением внутриутробного объема жидкости вследствие серьезных нарушений обмена веществ. |
| 4 | Неврологические осложнения | Повреждения нервной системы, возникающие из-за гипоксии или нарушений кровообращения вследствие гемолитической болезни. |
| 5 | Плодовая гибель | В крайне тяжелых случаях гемолитическая болезнь может привести к летальному исходу для плода. |
Влияние гемолитической болезни на репродуктивное здоровье женщины
Из-за высокого риска развития осложнений, женщины, страдающие от гемолитической болезни, должны тщательно планировать беременность и получать своевременное медицинское наблюдение.
Наличие гемолитической болезни у женщины может повлиять на ее способность забеременеть, а также увеличить риск преждевременных родов или выкидыша. Кроме того, возможны осложнения в процессе родов, требующие особого внимания со стороны медицинского персонала.
Важно отметить, что раннее обнаружение гемолитической болезни и своевременное начало лечения могут значительно снизить риск осложнений при беременности. Регулярное наблюдение за состоянием здоровья и соблюдение рекомендаций врачей способствуют успешному протеканию беременности у женщин с этим заболеванием.
Современные подходы к лечению гемолитической болезни у беременных
В данном разделе обсуждаются последние достижения в лечении гемолитической болезни у беременных женщин. Отмечается значимость инновационных методов и технологий в борьбе с этим заболеванием, которое может оказать серьезное воздействие на здоровье плода и матери.
К современным методам лечения гемолитической болезни у беременных относятся: применение интраутеринной трансфузии, иммунотерапия, фототерапия, а также плазмаферез. Эти методы позволяют снизить риск осложнений для плода и улучшить прогноз для матери.
Иммунотерапия – это способ лечения, направленный на подавление иммунного ответа материнского организма на антигены плода. Он позволяет уменьшить уровень антител в крови матери, что способствует предотвращению повреждения плодных эритроцитов.
Фототерапия используется для разрушения свободного билирубина у новорожденного плода, что может возникнуть в результате гемолитической болезни. Это позволяет предотвратить или уменьшить развитие желтухи и других осложнений.
Плазмаферез – это процедура, при которой из крови удаляются антитела, вызывающие гемолитическую реакцию. Этот метод помогает снизить влияние заболевания на плод и уменьшить риск серьезных осложнений.
В целом, современные подходы к лечению гемолитической болезни у беременных являются эффективными и способствуют улучшению прогноза для матери и ребенка. Они применяются в специализированных медицинских центрах с опытными специалистами, что обеспечивает достойный уровень заботы о пациентках в данной ситуации.
Вопрос-ответ:
Чем вызвана гемолитическая болезнь у новорожденных?
Гемолитическая болезнь возникает из-за развивающейся несовместимости матери и ребёнка по резус-фактору либо из-за группы крови. Реже причиной подобного состояния могут становиться некоторые иные антигены материнского организма и младенческого.
Как проявляется гемолитическая болезнь у новорожденных?
Проявления гемолитической болезни могут быть в виде выраженной желтухи и отечности, формирования анемии и гипоксии. Степень тяжести поражений зависит от формы болезни и тяжести поражения.
Какие могут быть последствия гемолитической болезни для здоровья ребенка?
Гемолитическая болезнь представляет риск для здоровья ребенка, а в некоторых ситуациях может представлять опасность для его жизни из-за разрушения эритроцитов и возможного развития анемии и гипоксии.
Каким образом происходит разрушение эритроцитов у новорожденных при гемолитической болезни?
Эритроциты плода, отвечающие за перенос кислорода в ткани, разрушаются антителами, которые производит материнский организм и проникают через плацентарный барьер, что может привести к различным проявлениям болезни.


